Бронхит: симптомы и лечение. Бронхит сухой бетон
Обструктивный бронхит – симптомы, лечение
Содержание статьи:
Обструктивный бронхит — диффузное воспаление слизистой оболочки бронхов различной этиологии, которое сопровождается нарушением проходимости дыхательных путей вследствие бронхоспазмов, т. е. сужения просвета бронхиол и образованием большого количества плохо отделяемого экссудата.
 При обструктивном бронхите образуется большое количество плохо отделяемой слизи
При обструктивном бронхите образуется большое количество плохо отделяемой слизи Гиперемия внутренних покровов бронхолегочного тракта затрудняет движения ресничек мерцательного эпителия, вызывая метаплазию реснитчатых клеток. Погибшие эпителиоциты замещаются бокаловидными клетками, вырабатывающими слизь, в результате чего резко увеличивается количество мокроты, отхождение которой затруднено бронхоспастическими реакциями со стороны вегетативной нервной системы.
Одновременно изменяется состав бронхиальной слизи: увеличение вязкости секрета сопровождается снижением концентрации неспецифических иммунных факторов – интерферона, лизоцима и лактоферина. Таким образом, продукты воспалительных реакций становятся питательной средой для представителей патогенной и условно-патогенной микрофлоры. Прогрессирующий воспалительный процесс влечет за собой стойкое нарушение вентиляции легких и развитие дыхательной недостаточности.
Причины и факторы риска
Обструктивный бронхит может иметь как инфекционное, так и неинфекционное происхождение. Чаще всего возбудителями заболевания чаще оказываются вирусы – риновирус и аденовирус, а также вирусы герпеса, гриппа и парагриппа III типа. На фоне сильного угнетения иммунной системы к вирусной инфекции может добавиться бактериальный компонент. Довольно часто обструктивный бронхит развивается на фоне хронического очага инфекции в носоглотке.
Неинфекционный обструктивный бронхит возникает в результате постоянного раздражения слизистых оболочек дыхательных путей. Раздражающий эффект могут оказывать аллергены – пыльца растений, частицы эпителия животных, домашняя пыль, постельные клещи и прочее. В роли механических раздражителей обычно выступают новообразования в трахее и бронхах. Также возникновению заболевания способствуют травматические повреждения и ожоги слизистых оболочек дыхательных веществ, а также повреждающее действие токсичных веществ, таких как аммиак, озон, хлор, кислотные пары, сернистый газ, взвешенные мелкодисперсные частицы меди, кадмия, кремния и т. д.
Частое вдыхание отравляющих веществ и мелкодисперсных частиц пыли в условиях вредного производства считается одним из главных предрасполагающих факторов развития хронического обструктивного бронхита у представителей ряда профессий. В группу риска попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.
 Работа на вредном производстве – один из главных предрасполагающих факторов к развитию обструктивного бронхита
Работа на вредном производстве – один из главных предрасполагающих факторов к развитию обструктивного бронхита Курение и злоупотребление алкоголем также способствуют развитию бронхиальной обструкции. В пульмонологии существует понятие «бронхит курильщика», применяемое в отношении пациентов со стажем курения более 10 лет, жалующихся на одышку и сильный надсадный кашель по утрам. Вероятность возникновения данного заболевания при активном и пассивном курении примерно одинакова.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях.Неадекватный подход к лечению острого обструктивного бронхита создает предпосылки для перехода заболевания в хроническую форму. Обострения хронического бронхита провоцируются рядом внешних и внутренних факторов:
- вирусные, бактериальные и грибковые инфекции;
- воздействие аллергенов, пыли и ядохимикатов;
- тяжелые физические нагрузки;
- аритмия;
- неконтролируемый сахарный диабет;
- длительный прием некоторых лекарств.
Наконец, заметную роль в патогенезе острого и хронического обструктивного бронхита играет наследственная предрасположенность – врожденная гиперреактивность слизистых оболочек и генетически обусловленная ферментная недостаточность, в частности дефицит некоторых антипротеаз.
Формы
Исходя из обратимости бронхиальной обструкции, в пульмонологической практике принято различать острую и хроническую формы обструктивного бронхита. У детей младшего возраста чаще отмечается острый обструктивный бронхит; хроническая форма более характерна для взрослых пациентов. При хронической бронхиальной обструкции отмечаются необратимые изменения в бронхолегочной ткани вплоть до нарушения вентиляционно-перфузионного баланса и развития хронической обструктивной болезни легких (ХОБЛ).
Стадии
Начальная стадия острого обструктивного бронхита проявляется катаральным воспалением верхних дыхательных путей. Далее клиническая картина заболевания разворачивается по мере распространения воспалительного процесса на перибронхиальную ткань, бронхиолы и бронхи мелкого и среднего калибра. Болезнь длится от 7–10 дней до 2–3 недель.
В зависимости от эффективности терапевтических мероприятий возможны два варианта развития событий – купирование воспалительного процесса или переход заболевания в хроническую форму. В случае повторения трех и более эпизодов в год ставится диагноз рецидивирующего обструктивного бронхита; хроническая форма диагностируется при сохранении симптоматики на протяжении двух лет.
Прогрессирующее развитие хронического обструктивного бронхита характеризуется постепенным снижением объема форсированного вдоха в одну секунду (ОВФ-1), выраженного в процентах от нормативной величины.
- I стадия: ОВФ-1 от 50% и выше. Заболевание не вызывает существенного ухудшения качества жизни.
- II стадия: ОВФ-1 снижается до 35–49%, появляются признаки дыхательной недостаточности. Показано систематическое наблюдение пульмонолога.
- III стадия: ОВФ-1 составляет менее 34%. Патологические изменения бронхолегочной ткани принимают необратимый характер, наступает выраженная декомпенсация дыхательной недостаточности. Улучшению качества жизни способствует поддерживающее лечение в условиях амбулатории и дневного стационара. В период обострений может потребоваться госпитализация. При появлении признаков перибронхиального фиброза и эмфиземы можно предположить переход хронического обструктивного бронхита в ХОБЛ.
Симптомы обструктивного бронхита
Острая и хроническая формы бронхиальной обструкции проявляются неодинаково. Начальные симптомы острого обструктивного бронхита совпадают с проявлениями катара верхних дыхательных путей:
- сухой надсадный кашель, усиливающийся ночью;
- затрудненное отделение мокроты;
- чувство стесненности в груди;
- тяжелое дыхание с присвистом;
- субфебрильная температура;
- потливость.
 При остом обструктивном бронхите больного беспокоит сухой надсадный кашель, особенно в ночное время
При остом обструктивном бронхите больного беспокоит сухой надсадный кашель, особенно в ночное время В некоторых случаях симптомы обструктивного бронхита напоминают ОРВИ. Помимо кашля, наблюдаются головные боли, диспепсические расстройства, миалгия и артралгия, общее угнетение, апатия и быстрая утомляемость.
При хронической бронхиальной обструкции кашель не прекращается даже во время ремиссии. После продолжительных приступов, сопровождающихся обильным потоотделением и ощущением удушья, отделяется небольшое количество слизи. При протекании заболевания на фоне стойкой артериальной гипертензии в мокроте могут появиться прожилки крови.
Во время обострений кашель усиливается, в мокроте обнаруживаются гнойный экссудат. Одновременно наблюдается одышка, которая поначалу проявляется при физических и эмоциональных нагрузках, а в тяжелых и запущенных случаях – и в состоянии покоя.
В группу риска развития обструктивногобронхита попадают шахтеры, металлурги, типографские рабочие, железнодорожники, строители, штукатуры, работники предприятий химической промышленности и сельского хозяйства, а также жители экологически неблагополучных регионов.При прогрессирующем обструктивном бронхите удлиняется период вдоха, из-за чего дыхание сопровождается хрипами и свистом на выдохе. В расширении грудной клетки принимает участие не только дыхательная мускулатура, но и мышцы спины, шеи, плеч и пресса; хорошо заметно набухание вен на шее, раздувание крыльев носа в момент вдоха и западание уступчивых участков грудной клетки – яремной ямки, межреберных промежутков, надключичной и подключичной области.
 Для хронического обструктивного бронхита характерны приступы удушья, свист и хрипы при дыхании
Для хронического обструктивного бронхита характерны приступы удушья, свист и хрипы при дыхании По мере исчерпания компенсаторных ресурсов организма появляются признаки дыхательной и сердечной недостаточности – синюшность ногтей и кожи в области носогубного треугольника, на кончике носа и на ушных мочках. У некоторых пациентов отекают нижние конечности, повышается частота сердечных сокращений и артериальное давление, а ногтевые пластины приобретают специфическую форму «часовых стеклышек». Больных тревожит упадок сил, повышенная утомляемость и снижение работоспособности; часто присутствуют признаки интоксикации.
Особенности протекания заболевания у детей
У детей дошкольного и младшего школьного возраста преобладает острая форма обструктивного бронхита, которая легко излечивается при адекватной и своевременно начатой терапии. Особого внимания требует лечение обструктивного бронхита у детей, склонных к простудам и аллергическим реакциям, поскольку есть вероятность развития аллергического бронхита и бронхиальной астмы на фоне частых рецидивов.
Читайте также:5 мифов о бронхите
8 факторов, вредящих здоровью легких
10 стройматериалов, опасных для здоровья
Диагностика
Диагноз острого обструктивного бронхита обычно ставится на основании выраженной клинической картины и результатов физикального осмотра. При аускультации прослушиваются влажные хрипы в легких, частота и тональность которых изменяются при откашливании. Для точной оценки степени поражения бронхов, выявления сопутствующих заболеваний и исключения локальных и диссеминированных поражений легких при туберкулезе, пневмонии и онкопатологии может потребоваться рентгенография легких.
При хроническом обструктивном бронхите появляется жесткое дыхание, сопровождаемое свистящим шумом при форсированном выдохе, уменьшается подвижность легочных краев, а при перкуссии над легкими отмечается коробочный звук. Характерный признак развившейся сердечной недостаточности легочного генеза – выраженный акцент второго тона легочной артерии при аускультации. Однако при подозрении на хронический обструктивный бронхит физикальных методов недостаточно. Дополнительно назначаются эндоскопические и функциональные исследования, позволяющие судить о глубине и степени обратимости патологических процессов:
- спирометрия – измерение объемных показателей дыхания с ингаляционными пробами;
- пневмотахометрия – определение объема и скорости воздушных потоков при спокойном и форсированном дыхании;
- пикфлоуметрия – определение пиковой скорости форсированного выдоха;
- бронхоскопия с забором биоптата;
- бронхография.
 Методы обследований для диагностики обструктивного бронхита
Методы обследований для диагностики обструктивного бронхита Пакет лабораторных исследований включает:
В сомнительных случаях обострения хронического обструктивного бронхита следует дифференцировать от пневмонии, туберкулеза, бронхиальной астмы, бронхоэкталической болезни, ТЭЛА и рака легкого.
Лечение обструктивного бронхита
В основе лечения острого обструктивного бронхита лежит комплексная терапевтическая схема с применением широкого спектра лекарственных препаратов, подбираемых в индивидуальном порядке. Острая форма заболевания обычно провоцируется вирусной инфекцией. По этой причине антибиотики назначают только при бактериальных осложнениях, необходимость их применения определяется лечащим врачом. Если заболевание спровоцировано аллергической реакцией, применяют антигистаминные средства.
Симптоматическое лечение обструктивного бронхита предполагает устранение бронхоспазма и облегчение отхода мокроты. Для устранения бронхоспазма назначают антихолинэргические средства, бета-блокаторы и теофиллины, применяемые парентерально, в ингаляционной форме или с помощью небулайзера. Параллельный прием муколитиков способствует разжижению экссудата и быстрой эвакуации мокроты. При сильной одышке используют ингаляционные бронхолитики.
Для расслабления грудных мышц и скорейшего восстановления дыхательной функции рекомендуется перкуторный массаж, а также дыхательная гимнастика по Бутейко или Стрельниковой. Стойкий терапевтический эффект дают занятия на дыхательном тренажере Фролова.
 При обструктивном бронхите полезна дыхательная гимнастика по Бутейко или Стрельниковой
При обструктивном бронхите полезна дыхательная гимнастика по Бутейко или Стрельниковой В целях предупреждения интоксикации и обезвоживания больному необходимо обильное теплое питье – щелочная минеральная вода, отвар сухофруктов, фруктовые соки, ягодные морсы, чай слабой заварки.
При хронической форме заболевания преобладает симптоматическое лечение. К этиотропной терапии прибегают только в период обострений. В отсутствие положительного эффекта могут назначаться кортикостероиды. Предполагается активное участие пациента в терапевтическом процессе: требуется пересмотреть образ жизни, рацион и режим питания, распорядок дня, отказаться от вредных привычек.
В самых тяжелых случаях лечение острого и хронического обструктивного бронхита проводится в стационаре. Показания к госпитализации:
- некупируемые бактериальные осложнения;
- быстро нарастающая интоксикация;
- лихорадочные состояния;
- спутанное сознание;
- острая дыхательная и сердечная недостаточность;
- изнуряющий кашель, сопровождаемый рвотой;
- присоединение пневмонии.
Возможные осложнения и последствия
В отсутствие квалифицированной медицинской помощи при остром обструктивном бронхите высока вероятность присоединения астматического и бактериального компонента. У детей, склонных к аллергии, чаще встречаются такие осложнения, как астматический бронхит и бронхиальная астма; для взрослых типично развитие бактериальной пневмонии и переход бронхиальной обструкции в хроническую форму.
 У детей нередким осложнением обструктивного бронхита становится бронхиальная астма
У детей нередким осложнением обструктивного бронхита становится бронхиальная астма Наиболее вероятные осложнения хронического обструктивного бронхита – эмфизема, хроническая обструктивная болезнь легких (ХОБЛ) и сердечная недостаточность легочного генеза – т. н. «легочное сердце». Острые инфекционные процессы, тромбоэмболия легочной артерии или спонтанный пневмоторакс могут вызвать острую дыхательную недостаточность, требующую немедленной госпитализации больного. У некоторых пациентов частые приступы удушья провоцируют панические атаки.
Прогноз
При своевременном проведении адекватной терапии прогноз острой бронхиальной обструкции благоприятный, заболевание хорошо поддается лечению. При хроническом обструктивном бронхите прогноз более осторожный, однако правильно подобранная схема терапии в состоянии замедлить прогрессирование патологии и предотвратить возникновение осложнений. При большом количестве сопутствующих заболеваний и в пожилом возрасте эффективность лечения снижается.
Профилактика
Первичная профилактика обструктивного бронхита сводится к здоровому образу жизни. Желательно отказаться от курения и употребления алкоголя, рационально питаться, уделять время закаливанию и регулярным прогулкам на свежем воздухе. Необходимо своевременно и адекватно лечить острые респираторные инфекции, а при дыхательных расстройствах аллергического характера пройти курс десенсибилизирующей терапии.
Большое значение для профилактики обструктивных заболеваний дыхательной системы имеют бытовые условия, экологическая обстановка в регионе и организация охраны труда на предприятиях. Необходимо каждый день проветривать помещения и проводить влажную уборку не реже двух-трех раз в неделю. При сильной загрязненности атмосферы можно использовать увлажнители воздуха. Для предупреждения обострений хронического обструктивного бронхита, вызванного раздражающим действием ядохимикатов, может потребоваться смена место жительства или профессии.
Видео с YouTube по теме статьи:
www.neboleem.net
Бронхит лечение и симптомы | Чем лечить бронхит
Данное заболевание вызывают бактерии, вирусы, химические и физические факторы (сернистый газ, горячий, холодный, сухой воздух и др.) Бронхит, лечение и симптомы которого мы сейчас рассмотрим по длительности течения бывает острый и хронический. Не до конца излеченный острый бронхит может перерасти в хронический, который значительно хуже поддается лечению. Астмоидный бронхит является разновидностью острого бронхита, который характеризуется не только большим количеством слизи и отеком слизистой бронхов, но и спазмом мышц бронхов, что, в большинстве случаев, является следствием развития бронхиальной астмы. Выделяют также бактериальный, грибковый, вирусный, химический и аллергический бронхиты. Как распознать симптомы заболевания, и чем лечить бронхит, читайте далее в статье.
Бронхит - симптомы заболевания
Частые простудные заболевания нередко заканчиваются бронхитом. Первыми симптомами бронхита у взрослых считают: боль в области груди, одышка, болезненный кашель, слабость всего организме.
При остром бронхите воспаление быстро развивается, длится недолго и вредит только верхним слоям стенок бронхов, которые после выздоровления абсолютно восстанавливаются. Если агрессивный фактор воздействует на бронхи на протяжение длительного времени, воспалительный процесс принимает хроническую форму
Главным симптомом бронхита является влажный или сухой кашель, недомогание, возможна одышка. Температура может быть нормальной, либо повышенной до 38 градусов. Кашель является защитной функцией организма. Влажный кашель очищает бронхи, удаляя мокроту и обеспечивая доступ воздуха. Когда мокрота очень густая, возникает сухой кашель.
Острый бронхит обычно сопровождается температурой, насморком, першением или болью в горле, недомоганием. В первые дни болезни преобладает сухой кашель, который со временем становится влажным, и начинает «выходить» зеленоватая или желтовато-серая мокрота. Если же кашель не проходит на протяжении трех недель, то есть риск развития хронического бронхита.
При хроническом бронхите кашель глухой и глубокий, особенно сильный в утреннее время. Чаще всего, больные жалуются на хрипы, одышку. Температура поднимается незначительно и редко. При воспалении бронхиол (мелких бронхов) появляется удушье, одышка, что говорит о том, что бронхит переходит в астму.
Продолжительность заболевания может длиться от нескольких дней до нескольких недель. При заболевании наблюдается сухой кашель, повышенная температура до 39С, появляется насморк. Стоит особое внимание обратить на кашель, это звоночек на то, что у вас возможно бронхит. Он бывает очень мучительным, но в тоже время кашель выводит из дыхательных путей слизь, этим защищает ваш организм.
Пользу вашему организму может принести только влажный кашель, на протяжении нескольких дней больной отхаркивает мокроты, в основном желто-зеленого цвета. Симптомы болезни наблюдаются на протяжении 3-5 дней, а окончательное выздоровление приходит на 10 день. Если вы проигнорируете визит к врачу, то острый бронхит возможно перейдет в хронический, и тогда ваше выздоровление, явно затянется на неопределенное время.
Следует обратить внимание на рецидивирующий бронхит, симптомы такого бронхита у взрослых совпадают с симптомами обычного бронхита, а заболевание длится на протяжении двух месяцев. При хроническом бронхите характерен кашель, который может длиться на протяжении нескольких месяцев.
Симптомы осложнений бронхита
На ранних стадиях диагностика симптомов бронхита проста. Врач прослушивает бронхи и легкие фонендоскопом. Для идентификации возбудителя и подбора необходимого антибактериального препарата делается анализ мокроты. Чтобы исключить наличие более серьезного заболевания, врач назначает рентген.
Несвоевременное обнаружение симптомов бронхита и лечение бронхита, приводит к тяжелым последствиям. В редких случаях острый бронхит является причиной бронхиолита или пневмонии. Хроническое воспаление бронхов может способствовать развитию эмфиземы легких, бронхоэктазов и бронхиальной астмы. Плохое лечение бронхита может стать причиной воспаления легких, пневмосклероза. Хронический бронхит очень часто приводит к летальному исходу из-за эмфиземы и легочно-сердечной недостаточности. Если во время кашля, больной вместе с мокротой выкашливает кровь, необходимо срочно обратиться к врачу, возможно это рак легких или туберкулез.
Чем лечить бронхит?
Лечение хронического бронхита у взрослых проходит в зависимости от формы заболевания. Бронхит является как следствие негативного воздействия на слизистую оболочку бронхов, и в большинстве случаев проявляется у жителей крупных городов. Вирусным обострением бронхита является вырабатывание в слизистой бронхов воспалительного процесса, который сопровождается гиперсекрецией слизи и при этом нарушается очистительная функция бронхов, кашель усиливается, изменяется характер мокроты и увеличивается ее объем.
Наличие лишнего секрета способствует увеличению бронхиальной обструкции, при этом увеличивается частота осложнений и считается такое лечение не эффективным. На сегодня очень актуально при лечении бронхита, сочетать препараты, которые стабилизируют количество слизи и выход слизи из бронхов при помощи антибактериальных средств. Эффективным считают препарат, который объединяет в себе антибактериальные и муколитические средства. Этот препарат имеет название – «Макротуссин»
Этапы лечения бронхита у взрослых
Когда ставится задача – чем лечить бронхит у взрослых, то можно выделить четыре основных этапа лечения.
1.
На первом этапе – это добровольный отказ от курения. Это значительно повышает эффективность лечения бронхита.
2.
На втором этапе лечения бронхита назначают лекарственные препараты, которые методом стимуляции рецепторов расширяют бронхи: Бромид, Сальбутамол, Тербуталин, Фенотерол, Ипратропиум бромид.
3.
На третьем этапе лечения бронхита назначают муколитические и отхаркивающие средства, которые способствуют выделению мокроты. Для лечения острого бронхита используют препараты на растительной основе, а для лечения хронического бронхита применяют синтетические муколитики: Амброксол, Лазолван, АЦЦ. Они восстанавливают способность эпителия бронхов, разжижают мокроту. Для лечения бронхита желательно применять комплексное лечение: одновременный прием антибиотиков и муколитиков.
4.
На четвертом этапе лечения бронхита назначают только антибиотики: перорально, внутримышечно и внутривенно.
Для лечения бронхита у взрослых придут на помощь народные средства, но только для легкой степени заболевания или на стадии выздоровления. Для восстановления нормальной работы бронхов необходимо чаще находиться на свежем воздухе, хорошо питаться, не перегружать себя физическими нагрузками. Больше принимать витаминов, и особенно после перенесенной болезни.
Медикаментозные методы лечения бронхита
1.
бронхоспазмолитики как метод лечения бронхита применяют при бронхоконстрикции, обусловленной отеком слизистой оболочки, анафилактических реакциях, для снятия синдрома запирания, который связан с нарастанием отека слизистой оболочки бронхов. Для ингаляции используют 10-20 капель 0,1 % раствора Адреналина в 5-10 мл изотонического раствора Натрия хлорида; 0,5-1 мл 5 % раствора Эфедрина в 5-10 мл изотонического раствора Натрия хлорида; 1 мл Солутана в 10 мл изотонического раствора Натрия хлорида. Ингаляции осуществляют при помощи компрессорного ингалятора.
2.
холинолитики как метод лечения бронхита(Атропин, Платифиллин, Метацин) блокируют пре- и постсинаптические М-холино-рецепторы и купируют вагусный компонент в патогенезе бронхообструкции. Ингаляции в лечении бронхита проводят при помощи компрессорного ингалятора. Используют 0,25-0,5 мл 0,1 % раствора Атропина или 0,3-0,5 мл 0,2 % раствора Платифиллина в 5 - 1 0 мл изотонического раствора Натрия хлорида. При помощи дозирующих ингаляторов вводят 20 мкг Ипратропиума бромида (Атровент), Окситропиума бромида (Оксивент), 80 мкг Тровентола и 250 мкг двухкомпонентного бронходилататора Беродуала. В небулайзерах применяют 0,025 % раствор Атровента или 0,05 % раствор Беродуала;
3.
метилксантины как метод лечения бронхита ослабляют тонус гладкой мускулатуры бронхов. Для ингаляций применяют 2-3 мл 2,4 % раствора Эуфиллина.
Лечить бронхит эффективно аэрозолями. Они уменьшают реактивность бронхов, расслабляют их гладкую мускулатуру, снижают медиаторную активность тучных клеток, улучшают мукоцилиарный клиренс,уменьшают сосудистую проницаемость и отек слизистой оболочки бронхов, восстанавливают нормальное соотношение холинергического и адренергического компонентов регуляции тонуса гладких мышц. Используют лекарственные вещества различных фармакологических групп.
Эффективность медикаментозного лечения бронхита
У больных с симптомами бронхита в фазе стойкой ремиссии, легочным сердцем и ле-гочно-сердечной недостаточностью II стадии, диффузным пневмоскле-розом об улучшении состояния после лечения судят по уменьшению одышки, исчезновению приступов удушья, уменьшению количества отделяемой мокроты, по клиническим, рентгенологическим и лабораторным признакам ремиссии воспалительного процесса, нормализации или значительному улучшению ФВД, уменьшению перегрузки правого желудочка сердца, нормализации систолических интервалов, положительной динамики АД в легочной артерии.
О стойком улучшении свидетельствуют отсутствие обострений основного заболевания в течение 6 мес, уменьшение числа дней нетрудоспособности не менее чем на 50 %, стабилизация достигнутого улучшения вентиляционной функции легких.
Ухудшение состояния больных с симптомами бронхита верифицируют при нарастании одышки экспираторного характера, появлении или увеличении количества приступов удушья, отделяемой мокроты, нарастании кашля, изменении характера кашля и мокроты, повышении температуры тела, нарастании количества сухих и появлении влажных хрипов, снижении показателей вентиляции, прогрессировании обструктивного синдрома, нарастании признаков эмфиземы легких, при анализе вентиляционной функции легких - более тяжелая степень нарушений ФВД, а также нарастании признаков перегрузки правого желудочка сердца, увеличении давления в легочной артерии (нарастание периода напряжения, уменьшение периода изгнания, возрастание отношения периода напряжения к периоду изгнания).
Физиотерапия при лечении бронхита
Ингаляции противовирусных препаратов, как метод противовоспалительного лечения бронхита. Ингалируемые препараты в острую фазу заболевания проникают в слизистую оболочку бронхов и подавляют микрофлору. Используют ингаляции раствора Интерферона в течение 10 мин через компрессорный (по 2 ампулы в 5 мл дистиллированной воды с температурой 37 °С) или ультразвуковой (по 2-3 ампулы в 10 мл растворителя) ингалятор 3 - 4 раза в день, ежедневно; курс лечения бронхита 4-5 процедур.
Применяют также ингаляции фитонцидов - чесночной воды или сока чеснока (1 - 3 мл растворяют в дистиллированной воде при температуре 37 °С) или Лизоцима (25-50 мг в изотоническом растворе натрия хлорида). Фитонциды и Лизоцим можно ингалировать через ультразвуковой ингалятор, растворяя их в 20 мл растворителя.
Электрофорез интерферона - эндоназальное введение противовирусного препарата. Препарат проникает в слизистые оболочки бронхов и оказывает противовирусное действие. Две ампулы порошкообразного интерферона растворяют в 5 мл дистиллированной воды при температуре 37 °С. Раствором пропитывают ту-рунды. Сила тока до 1 мА, время воздействия 7-10 мин, ежедневно; чтобы лечить бронхит, нужен курс 7 процедур.
Низкоинтенсивная УВЧ-терапия как метод лечения бронхита. С целью купирования синдрома воспаления слизистой оболочки бронхов в альтеративно-экссудативную фазу применяют низкоинтенсивную УВЧ-терапию, которая приводит к торможению активности медиаторов воспаления, торможению дегрануляции лизосом базофилов, препятствует выходу из них кислых фосфатаз, усиливающих деструктивное действие микроорганизмов, снижает повышенную проницаемость капилляров, активирует метаболические реакции в клетках, усиливает фагоцитарную активность лейкоцитов. Воздействие при противовоспалительном лечении бронхита осуществляют на межлопаточную зону, доза - слаботепловая (30-40 Вт), время 10 мин, ежедневно или через день; курс лечения бронхита 5 - 7 процедур.
СУФ-облучение в эритемных дозах как метод лечения бронхита. СУФ назначают преимущественно больным с минимально выраженными инфильтративными изменениями для повышения реактивности организма и его десенсибилизации при наличии аллергических проявлений. Облучение проводят по 4 полям (по 2 биодозы на поле): на межлопаточную область, переднее и два боковых. Процедуры проводят ежедневно, по одному полю в день; чтобы лечить бронхит, нужен курс 5 - 7 процедур.
"Фракционное" облучение двух полей грудной клетки (передняя и задняя поверхности) проводят по 2- 3 биодозы на поле, ежедневно со смещением локализатора на необлученные поверхности кожи; чтобы лечить бронхит, нужен курс 6 процедур.
Санаторно-курортное лечение бронхита
Больные с хроническим бронхитом в фазе стойкой или нестойкой ремиссии без выраженных нарушений вентиляционной функции, без бронхоэктазов, сопровождающихся выделением обильной мокроты, при дыхательной недостаточности не выше I стадии направляются на санаторно-курортное лечение бронхита в местные санатории и климатолечеб-ные курорты (Ялта, Кисловодск, Чолпон-Ата, Нальчик, Боровое, Одесса, Сочи, Феодосия, Шуша, Шиванда, Коста-Бланка, Бад-Зоден, Натанья, Бад-Киссинген, Аликанте, Тиверия, Албена), а при дыхательной недостаточности не выше II стадии - в местные.
Противопоказаниями к санаторно-курортному лечению являются:
1.
хронические диффузные бронхиты,
2.
пневмония в стадии обострения,
3.
пневмосклероз,
4.
эмфизема легких,
5.
пневмокониозы, сопровождающиеся легочно-сердечной недостаточностью выше II стадии, а также в стадии обострения.
Улучшение состояния больных хроническим обструктивным бронхитом в фазе ремиссии, с дыхательной недостаточностью не выше I стадии констатируют при отсутствии или уменьшении жалоб, клинических, рентгенологических и лабораторных признаков ремиссии воспалительного процесса в легких, увеличении двигательной активности, физической работоспособности, улучшении объемных и скоростных показателей ФВД.
Стойкое улучшение симптомов бронхита сопровождается отсутствием жалоб, клиническими, рентгенологическими и лабораторными признаками ремиссии воспалительного процесса в легких (нормальное процентное соотношение лейкоцитов, отсутствие признаков пневмонии, инфильтрации в легких).
Напротив, нарастание слабости, изменение характера кашля, жалобы на одышку, повышение температуры тела, увеличение количества отделяемой мокроты, признаки активности воспалительного процесса в легких: прогрессирующее тахипноэ, аускультативные признаки пневмонии, очаговая инфильтрация легочной ткани, лейкоцитоз, нейтрофильный сдвиг, повышенная СОЭ, острофазовые белки в плазме - свидетельствуют об ухудшении состояния пациентов.
Физиопрофилактика направлена на предупреждение обострений и уменьшение их выраженности путем уменьшения воспалительных проявлений (противовоспалительные методы), бронхообструкции (бронхолитические методы), улучшения отделения мокроты из трахеобронхиального дерева (муколитические методы), снижения явлений гипоксии (антигипоксические методы) и восстановления иммунной дисфункции (иммуностимулирующие методы лечения бронхита).
Причины и профилактика бронхита
К заболеванию бронхитом предрасполагают:
1.
переохлаждение,
2.
курение,
3.
деформация грудной клетки,
4.
нарушение носового дыхания,
5.
хронические заболевания.
Велика возможность заразиться бронхитом воздушно-капельным путем. Хронический бронхит является следствием залеченной острой формы, нарушения питания и ослабленной иммунной системы. Также причинами заболевания могут быть рахит, коклюш, корь или экссудативный диатез. Часто появление хронического бронхита бывает связано с курением. Курильщики рискуют заболеть бронхитом в 3-4 раза больше, нежели некурящие. Хроническую форму могут вызвать также болезни носоглотки (гаймориты, риниты, аденоиды, полипы).
Профилактика бронхита у взрослых
Для профилактики бронхита необходимо принимать лекарственные сборы, заваривать их и употреблять 2-3 раза в день, в зависимости от степени заболевания, это не опасно и весьма полезно для вашего здоровья. Также практикуют использование методов физиотерапии, такие процедуры значительно расширяют диапазон терапии при лечении такого заболевания, как бронхит.
www.astromeridian.ru
Обструктивный бронхит - причины, симптомы, диагностика и лечение

Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.
Причины обструктивного бронхита
Острый обструктивный бронхит этиологически связан с респираторно-синцитиальными вирусами, вирусами гриппа, вирусом парагриппа 3-го типа, аденовирусами и риновирусами, вирусно-бактериальными ассоциациями. При исследовании смыва с бронхов у пациентов с рецидивирующими обструктивными бронхитами часто выделяют ДНК персистирующих инфекционных возбудителей - герпесвируса, микоплазмы, хламидий. Острый обструктивный бронхит преимущественно встречается у детей раннего возраста. Развитию острого обструктивного бронхита наиболее подвержены дети, часто страдающие ОРВИ, имеющие ослабленный иммунитет и повышенный аллергический фон, генетическую предрасположенность.
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез обструктивного бронхита
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Комплекс этих механизмов приводит к отеку слизистой бронхов, гиперсекреции слизи и спазму гладкой мускулатуры, т. е. развитию обструктивного бронхита. В случае необратимости компонента бронхиальной обструкции следует думать о ХОБЛ - присоединении эмфиземы и перибронхиального фиброза.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
- I стадия хронического обструктивного бронхита характеризуется значением ОФВ1, превышающим 50% от нормативной величины. В этой стадии заболевание незначительно влияет на качество жизни. Пациенты не нуждаются в постоянном диспансерном контроле пульмонолога.
- II стадия хронического обструктивного бронхита диагностируется при снижении ОФВ1 до 35-49% от нормативной величины. В этом случае заболевание существенно влияет на качество жизни; пациентам требуется систематическое наблюдение у пульмонолога.
- III стадия хронического обструктивного бронхита соответствует показателю ОФВ1 менее 34% от должного значения. При этом отмечается резкое снижение толерантности к нагрузкам, требуется стационарное и амбулаторное лечение в условиях пульмонологических отделений и кабинетов.
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика обструктивного бронхита
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика обструктивного бронхита
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.
www.krasotaimedicina.ru
Бронхит и чем он опасен?
Книга
Глава 4
Бронхит - это воспаление слизистой оболочки бронхов, которое в подавляющем большинстве возникает вследствие вирусной или бактериальной инфекции.
Бронхи - это разветвленная сеть трубок разного диаметра, проводящих вдыхаемый воздух из гортани в легкие.
 Из гортани воздух попадает в трахею. Трахея - это широкая трубка,
состоящая из полуколец с мягкой стороной, обращенной к пищеводу. Внутри
покрыта мерцательным эпителием и способствует процессу самоочищения легких.
Трахея разветвляется на два главных бронха, которые образуют бронхиальное
дерево и заканчиваются альвеолами, через которые происходит газообмен.
Из гортани воздух попадает в трахею. Трахея - это широкая трубка,
состоящая из полуколец с мягкой стороной, обращенной к пищеводу. Внутри
покрыта мерцательным эпителием и способствует процессу самоочищения легких.
Трахея разветвляется на два главных бронха, которые образуют бронхиальное
дерево и заканчиваются альвеолами, через которые происходит газообмен.
Бронхит делят на острый и хронический. Такое разделение во многом зависит от продолжительности заболевания.
Острый бронхит в подавляющем количестве случаев является проявлением или осложнением острой вирусной инфекции (гриппа, парагриппа, кори, аденовирусы и др.) причем особенностью воспаления бронхов является опасность присоединения еще и бактериальной инфекции (стафилококки, стрептококки, пневмококки, гемофильная палочка и др.). К предрасполагающим факторам бронхита относят переохлаждение, курение, употребление алкоголя, хроническую очаговую инфекцию в назофарингеальной области, нарушение носового дыхания.
При остром бронхите больных беспокоят слабость, познабливание, повышение температуры до 37—38°С, головная боль, боль в мышцах. Основной симптом бронхита является кашель. Он может быть сухим, т.е. без мокроты и влажным с отхождением мокроты.
Когда кашель влажный, то он играет защитную роль: удаление мокроты вместе с микроорганизмами, которые вызвали воспаление, очищение бронхов, обеспечение доступа воздуха.
Сухой кашель связан с тем, что мокрота очень густая и не может отойти или с тем, что ее нет, а имеется только утолщение слизистой оболочки бронхов и ее раздражение воспалительным процессом, что и стимулирует кашлевой рефлекс.
Хронический бронхит. По статистике в Российской Федерации у каждого третьего взрослого человека обратившегося в медицинское учреждение, диагностируется какое-либо легочное заболевание, причем в 70-75% случаев это хронический бронхит…
Раньше преобладало мнение, что хронический бронхит - это следствие недолеченного острого бронхита, т.е. имеет вирусную природу… На самом деле переход острого бронхита в хроническую форму наблюдается только в 10-15% случаях. В настоящее время доказано, что основной причиной хронического бронхита является нарушения деятельности реснитчатого эпителия бронхов, которые возникают под воздействием следующих факторов:
- Курение табака. Под действием табачного дыма угнетаются защитные механизмы бронхов, в слизистой оболочке бронхов развиваются изменения - разрастания слизистой, воспалительный процесс в мелких бронхах, повышенное отделение слизи.
- Загрязненность воздуха. Выхлопные газы автомобилей, отходы современного производства и новых видов топлива и т.д. Все это дает более высокую заболеваемость хроническим бронхитом в крупных индустриальных центрах.
- Профессиональные вредности: хлопковая, мучная, асбестовая, кварцевая, угольная пыль, токсические пары и газы, высокие и низкие температуры, сквозняки на производстве.
- Факторами риска также являются наследственность - наличие аналогичных заболеваний у ближайших родственников, частые простудные заболевания в детском возрасте, хронические заболевания ЛОР-органов и органов полости рта, аллергические заболевания.
При хроническом бронхите характерно отсутствие острого начала заболевания и его медленное прогрессирование. Первый признак болезни - кашель по утрам, который является механизмом очищения бронхов от скопившейся в них за ночь мокроты.
Хронический кашель на протяжении не менее 3-х месяцев в году и не менее 2-х лет подряд считается основным диагностическим симптомом хронического бронхита.
Кашель усиливается в холодное и сырое время года, ослабевает или полностью прекращается летом. В дальнейшем кашель отмечается в течение всего дня, а также и ночью. Постепенно появляются признаки обструкции (пониженной проходимости) дыхательных путей и одышка.
Обострение заболевания проявляется недомоганием, потливостью, особенно ночью, увеличением количества и гнойности мокроты, сердцебиением при нормальной или повышенной температуре тела, появлением симптомов сердечной недостаточности. Обострение обычно длится 3-4 недели и больше…
Чем опасен?
При развитии хронического бронхита со временем появляются такие симптомы как учащенное дыхание, одышка. Это является прямым показателем того, что в результате хронического воспаления повреждается легочная ткань… Выглядит это так: бронхи “зарастают” соединительной тканью, что уменьшает их внутреннее сечение, а также снижает их эластичность. Это приводит к тому, что развивается хронический обструктивный бронхит - хроническое прогрессирующее воспалительное заболевание с необратимой или частично обратимой обструкцией (пониженной проходимости) дыхательных путей.
Эмфизема легких также является непосредственным итогом развития хронического бронхита. Это заболевание, при котором альвеолы, из которых состоит легочная ткань, перерастягиваются и теряют способность к достаточному сокращению, вследствие чего нарушается поступление кислорода в кровь и выведение из нее углекислого газа. Это приводит к дыхательной недостаточности.
Как и хронический обструктивный бронхит, эмфизема легких развивается постепенно вследствие постоянного раздражения слизистых оболочек бронхов воспалительным процессом. Первое на что надо обратить внимание при подозрении на данное заболевание – это одышка, которая возникает при физической работе, волнении, а также во время кашля и периода обострения хронического бронхита.
Хронический бронхит часто становится причиной бронхиальной астмы. Так как слизистая оболочка воспаленных бронхов становится более чувствительна к воздействию вредных веществ: табачный дым, газы автомобилей, пыль, пары…, то в результате этого происходит набухание слизистой оболочки бронхов с выделением большого количества слизи, а это и является главной предпосылкой для развития бронхиальной астмы.
И это только часть того количества последствий, которые может вызвать хронический бронхит. Такие недуги как бронхиальная пневмония, бронхоэктазы, плевриты, пневмосклероз, ателектаз легкого, рак легкого также могут являться результатом развития хронического бронхита. Поэтому необходимо очень серьезно относиться к этому заболеванию, особенно на ранних стадиях, когда можно и нужно предпринимать необходимые действия.
Комментарии
назад | содержание | следующая
cc-t1.ru
виды, причины, признаки, симптомы, лечение
Вы здесь: БронхитУ вас в браузере отключен java script, вам надо его включить или вы не сможете получить всю информацию по статье «Бронхит и симптомы проявления». Категория: Органы дыхания Просмотров: 93106
Категория: Органы дыхания Просмотров: 93106Бронхит - основные симптомы:
Довольно часто встречаются случаи заболевания людей бронхитом. Это связано с загрязненным воздухом, который вдыхается человек. В таком воздухе содержится большое количество вирусов и паразитирующих бактерий, которые при попадании в организм начинают «обживаться» там и вызывать болезненные рефлексы. Эти рефлексы схожи как у детей, так и у взрослых, но имеют различные степени тяжести.
Что представляет собой бронхит?
Это такой вид недуга, при котором слизистая бронхов заражается вирусными бактериями и вызывает воспалительные процессы, обусловленные отеком бронхиальных ветвей. По этим ветвям вдыхаемый человеком воздух поступает в легкие. На окончаниях ветвей располагаются микроскопические скопления, через которые происходит попадание воздуха в кровь. Когда вирусы поражают бронхи, то в них выделяется много слизистого вещества, забивая просвет трубок.
Чем вызываются симптомы?
Воспалительные процессы вызываются вирусными раздражителями, которые попали в организм человека. Возбудителями являются стафилококки, стрептококки, вирусы гриппа, аденовирусов, и парагриппа. Но есть еще один тип, который вызывает данное заболевание — атипичная флора. Собственно это что-то среднее между вирусом и бактерией, которые называются микоплазмы или хламидии. В некоторых случаях можно заболеть по причине грибкового инфицирования, которое зародилось на теле человека или в обитаемом им доме.
Толчком проявления симптомов заболевания является не само попадание бактерии в организм, а ослабленный иммунитет человека, который не в силах противостоять инородному раздражителю. Ослабленная иммунная система проявляется как у взрослых, так и у детей, причиной которого является недостаток витаминов. Особенно главную роль играет витамин С.
Разновидности заболевания
Бронхит подразделяется на две формы, которые различаются по симптоматике протекания заболевания. Итак, формы бронхита подразделяются на хронический и острый.
Острый бронхит
Острый недуг обуславливается недолговременным развитием, которое может длиться от 2-3 дней и до двух недель. В процессе человек страдает поначалу сухим, а после перерастающим в мокрый кашель с выделением слизистого вещества (мокроты). Острый бронхит делится на обструктивный и необструктивный в зависимости от нарушения проходимости в слизистой оболочке.
Хронический бронхит

Просвет бронхов
Хронический проявляется как у взрослых, так и у детей, потому как причиной вызывающую такую осложненную форму недуга является длительное протекание заболевания, возможно, даже при не долечивании острого недуга. Длительное воздействие раздражителей на дыхательные органы и бронхиальные ветви и становятся причиной развития такой формы. Раздражителями выступают: дым, пыль, газы, химические выделения и прочее, которыми человек дышит на протяжении длительного времени, например, на работе.
Хронический вид имеет еще одну причину развития заболевания - генетическую. Вызвана эта причина врожденной недостаточностью альфа-антитрипсина. При адекватном воздействии на организм медицинскими препаратами, острый и хронический бронхит вылечивается полностью, а затяжное и неправильное перерастает в хронический вид.
Симптомы бронхита
Именно симптомы проявления болезни являются основанием для начала решительных действий по борьбе с недугом. Но прежде необходимо выявить правильное заболевание, которое собственно и начинать лечить.
Главным показателем наличия заболевания в организме человека является кашель. Не просто кашель, а длительный, затяжной, глубокий, сильный и надоедливый. На начальных стадиях имеющий вид сухого, а впоследствии и с отхаркиваниями мокрот из слизистой бронхов. Когда в начале заболевания у человека возникает сухой кашель, который сушит и дерет горло, то люди зачастую пытаются промочить горла холодной водой, но это и влияет на дальнейшее развитие недуга. Холодная вода усугубляет ситуацию, в результате чего и стает причиной дальнейшего распространения симптома кашля. Часто кашель начинается с вечера, а в ночное время обостряется до максимума. То есть, человек попросту от приступов не может уснуть и мучается всю ночь. Только к утру может немного наступить ослабление, но ненадолго. Поэтому при таком раскладе необходимо сразу же посетить врача для выявления недуга и назначения мер его предотвращения.
В момент попадания возбудителя в организм, последний начинает вести борьбу, но зачастую ослабленный иммунитет не дает шансов на преодоление. Поэтому человек в горле сразу ощущает некоторые признаки в виде першения, покраснения или жжения в горле. Бактерии и инфекции бронхита обуславливают появление ринита и ларингита у взрослых. Уже на второй день першение перерастает в покашливание, которое проявляется не очень часто, но со временем усиливается. Уже на третий-четвертый день кашель переходит от сухого к мокрому и появляются отхаркивания мокрот из бронхов, что говорит о поражении слизистой вирусами. Мокрота обычно белого или желтого цвета, которая с развитием недуга увеличивается. Цвет таких мокрот говорит о том, что, скорее всего, в организм попала бактериальная инфекция. Уже на четвертый день, если не приняты меры по борьбе с возбудителем, повышается температура тела (особенно на вечер). При острых, обструктивных, химических и физических симптомах человек может страдать увеличением температуры до 37 градусов, а при аденовирусном поражении, возможно, повышение до 39 градусов. Поэтому важен контроль температуры и ее понижение.
Зачастую человек попросту не понимает насколько серьезным является такое заболевание и игнорирует походом к доктору, обосновывая это тем, что скажет врач нового? А такое отношение к своему здоровью попросту приведет к осложнению и в результате необходимо будет дольше лечиться и стоить это будет дороже.
Симптомы у взрослых
Итак, неделя кашля без принятия мер по его устранению приводит к развитию хронического недуга у взрослых, обусловленного острой формой заболевания. Увеличится длительность лечения от нескольких недель до пары месяцев, в то время, как острый бронхит можно было вылечить еще в первые 2-3 дня.
Хронический вид у взрослых обусловлен появлением головных болей в утреннее и вечернее время, а также симптомы слабости, утомления и вялости. Даже после сна чувствуется усталость и нежелание что-либо делать. Выполнение физических работ при симптомах недуга заканчивается на начале, так как слабость не позволяет ничего выполнять. Рассеянное внимание и неопределенность не дают человеку выполнить любое адекватное действие. Поэтому больному в таком случае лучше соблюдать постельный режим без физических и умственных нагрузок.
Непринятие мер и при хроническом заболевании ни к чему доброму не приведет, состояние больного будет ухудшаться ежедневно. Аппетит пропадет еще на 2-3 день и больной сможет только пить чай и иногда бульон.
Что с дыханием и голосом?
Голос у взрослых, особенно тех, которые имеют вредную привычку курить, попросту пропадает и они могут говорить только шепотом. Зачастую просто появляются хрипы в голосе и тяжесть речи, такое ощущение, как будто разговор доставляет физическую усталость. Но на самом деле так и есть! В это время дыхание обусловлено частыми отдышками и тяжестью. Ночью больной дышит не в нос, а через рот, при этом издавая сильные храпы.
Высокое потоотделение при выполнении незначительных физических усилий, но при этом больной с ног до головы покрывается холодным и горячим потом, особенно важно не допускать потливости на улице когда дует ветер или при сильном морозе.
Самолечение для взрослых
Обнаружив малейшие признаки бронхита, не старайтесь вылечиться самостоятельно, лучше обратитесь к врачу за квалифицированной помощью, что даст шанс на выздоровление в первые дни заболевания. Бронхит - это не тот недуг, который можно вылечить в любой стадии, чем раньше приняты медицинские меры, тем больше шансов на избавление от его симптомов.
Симптомы у детей
Дети подвергаются заболеванию чаще взрослых в силу своего слабого и не сформировавшегося иммунитета. Симптомы бронхита у детей незначительно отличаются от взрослых.
Симптомы рецидивирующего бронхита
Возникает у детей периодически 2-4 раза на протяжении года. Симптомы бронхита во время обострения схожие с хроническим недугом. Возникает в летние весенние и осенние дни, когда повышается запыленность воздуха, наступают холода или начинают распускаться цветы и выбрасывать пыльцу.
Симптомы астматического недуга
У детей имеет следующий характер проявления:
- повышение температуры;
- увеличение гистамина и иммуноглобулинов А и Е в крови ребенка;
- ночной кашель;
- раздражительное, вялое и капризное поведение ребенка.
В моменты кашля не наблюдаются приступы сильных удуший, что говорит о симптомах астматического характера заболевания.
Симптомы острого бронхита
У детей острый вид бронхита проявляется в виде:
- Изменения детского поведения. Они стают капризными, нервными, раздражительными.
- Тяжелого дыхания и хрипов в голосе, перерастающих в сухой кашель.
- Увеличивается температура тела. У детей она поднимается до 38-38,5 градусов.
- Сухой кашель по истечении двух-трех дней перерастает в мокрый, начинается отхаркивание мокрот.
Если выявить болезнь у детей в стадии развития, то лечение бронхита займет до одной или двух недель.
Симптомы хронического бронхита
Хронический вид для детей является более опасным, чем для взрослых. Так как такая форма может стать предупреждением начала бронхиальной астмы. Поэтому родители не должны допускать такого явления, но если это произошло, то строго взяться за лечение. Соблюдать все предписания доктора и лечиться до полного выздоровления. Симптомы такие же, как при остром недуге, только немного слабее выражены.
Симптомы обструктивной формы
Возникает в результате вирусного поражения мелких ветвей, обусловленное расширением мускулатурной системы, отеком слизистой и большим количеством выделяемой мокроты из организма. Проявляются симптомы обструктивного бронхита в виде интенсивных приступов кашля. Заболевание такого рода у детей вызывает особые осложнения, так как интенсивный кашель перерастает в глубокие приступы удушья, что может привести к летальному исходу. Часто не леченный обструктивный недуг перерастает в хронический вид.
У детей обструктивный симптом проявляется в виде наличия спазма бронхов. Ребенок имеет затрудненное дыхание и задышку. Возникает по причине закупоривания бронхиальных ветвей, что также обусловливает появление кашля, но без возможности откашливания мокроты.
Симптомы необструктивной формы
Необструктивный диагноз является более щадящим и не вызывает осложнений, если вовремя принимать меры лечения. Поэтому люди не считают себя больными, а кашель, возникающий периодически, объясняется защитной реакцией организма от пыли или дыма сигарет. Именно периодический кашель с выделениями мокрот является единственным признаком, по которому определяется заболевание. Возникает он зачастую по утрам или перед сном, но также может быть вызван и холодным потоком воздуха, который вдыхается человеком.
Диагностика бронхита
Диагноз «острый или хронический бронхит» ставится квалифицированным врачом после осмотра больного. Главными показателями являются жалобы, на их основании собственно и ставится диагноз. Основным показателем является наличие кашля с выделениями мокрот белого и желтого цвета.
Важно также знать, что наличие кашля у человека вовсе не означает, что он болен бронхитом. Кашель является следствием защитной реакции организма, которая предназначается для очистки дыхательных путей.
Определение заболевания с максимальной эффективностью осуществляется посредством таких факторов:
- по анализу крови определяются воспаления;
- пневмотахометрия, по которой определяет врач внешнее дыхание;
- рентген легких, что дает пояснительную картину происходящих внутри процессов.
Выявление обструктивной формы осуществляется посредством исследований на наличие:
- приступов сухого вида кашля;
- визуального осмотра грудной клетки и горла;
- свистящего дыхания с длительными задержками;
Проводится дополнительно обследование на признаки наличия хрипов и сухих звуков, а также делается рентгеновский снимок грудной клетки.
Поставив диагноз, доктор немедленно назначает медикаментозное лечение, которое пациент должен строго соблюдать. Лечение зачатую проводится в домашних условиях.
Лечение бронхита
Самым основным фактором того, как лечить бронхит, является его незамедлительное определение в стационаре. Раннее лечение бронхита позволит не допустить осложнений и избавиться от симптомов в считаные дни. Терапевтические действия по лечению недуга включают в себя:
- соблюдение постельного режима, особенно в моменты обострения;
- больного необходимо обеспечивать обильным горячим питьем, желательно 1-2 кружки чая в час;
- проветривание помещения (без создания сквозняков) и увлажнение воздуха. При сухом воздухе заболевание протекает сложнее;
- употребление жаропонижающих средств.
Люди порой боятся больничных стен и не желают посещать врача в страхе, что он может положить на обследование и лечение. Поэтому вопрос о том, «как лечить бронхит, в стационаре или нет?», является очень популярным. В случае, если заболевание протекает в тяжелой форме и при этом сочетается с ОРВИ, то лечение лучше проводить в больничных стенах. Подразумевается, что если вы запустите острый бронхит, то миновать больничной кровати не получится, потому как начнется недомогание от хронического бронхита.
Лечение хронического бронхита
Лечение предусматривает целый ряд мероприятий, зависящие от стадий, в котором находится болезнь. Хронический недуг на стадиях обострения предполагает ликвидацию воспалительных процессов, протекающих в бронхах. Также необходимо провести ряд мероприятий:
- нормализация слюноотделения;
- улучшение вентиляции дыхательных путей и ликвидация спазмов;
- поддержание работы сердца.
На завершающих стадиях необходимо:
- полностью ликвидировать очаги инфекций;
- проводить оздоровление на курортах;
- делать дыхательную гимнастику.
Антибиотики при бронхите применяются для воздействия непосредственно на очаги размножения возбудителей. Для слизеотделения применяются такие препараты: Лазолван, Бромгексин. Бронхоспазмы ликвидируются медпрепаратом под названием Атровент, который разжижает слизь и выводит из бронхиальных ветвей. Добиться полного выздоровления можно через 1-2 месяца.
Лечение острого бронхита
Острый вид заболевания лечат с помощью медицинских противовирусных средств. А если лечение не дает эффекта, то доктор вправе назначить антибиотики при бронхите, но после того, как будет определен возбудитель. Для возможности отхаркивания мокрот назначаются муколитики, обуславливающие растворению мокроты и выведению из организма. Лечение подразумевает также использование травяных средств, сиропов и проведения ингаляций как дома, так и в клинике.
Действенные антибиотики при бронхите, которые назначаются исключительно врачом:
- Амоксициллин;
- Арлет;
- Макропен;
- Левофлоксацин;
- Цефазолин.
Врач может назначить антибиотики и для детей до и от года, если заболевание осложнено и требует незамедлительного решения.
Профилактика
Проведение дыхательной гимнастики позволяет улучшить выведение слизи и улучшить дыхание. Физиотерапевтическое лечение бронхита осуществляется на последних стадиях, когда симптомы имеют незначительное проявление. Долечивать необходимо электрофорезами, ингаляциями и УВЧ-терапиями.
Важными моментами в лечении бронхита являются незамедлительное принятие действенных мер при первых симптомах заболевания и контролирование ситуации выздоравливания. После лечения врач обязан провести обследование и подтвердить полное отсутствие возбудителей бронхита.
Поделиться статьей:
Если Вы считаете, что у вас Бронхит и характерные для этого заболевания симптомы, то вам могут помочь врачи: терапевт, педиатр, пульмонолог.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Заболевания со схожими симптомами:
ОРВИ (совпадающих симптомов: 5 из 10)Что такое ОРВИ? Острые респираторные вирусные инфекции – заразные заболевания вирусной этиологии, которые поражают организм через дыхательные пути воздушно-капельным путём. Чаще всего такой недуг диагностируют у детей возрастной категории 3–14 лет. Как показывает статистика, ОРВИ у грудничков не развивается, были отмечены только единичные случаи, когда ребёнок в таком возрасте болел недугом.
...Гемолитический стрептококк – грамположительная бактерия, имеющая специфическую форму. Относится к семейству лактобацилл. Часто она одновременно сосуществует с золотистым стафилококком. Бактерия может поразить организм любого человека – как взрослого, так и маленького ребёнка.
...Аспирационная пневмония – это воспаление в тканях лёгкого, развивающееся вследствие попадания в орган инородных тел или веществ. Аспирация может осуществляется как механическими предметами извне, так и жидкостями организма, например, содержимым желудка или околоплодными водами, из-за чего развивается аспирационная пневмония у новорождённых. При описании данной патологии следует различать аспирационную пневмонию у взрослых и у детей, так как причины и механизмы вредного воздействия в этих случаях отличаются.
...Аллергический бронхит – разновидность воспаления слизистой оболочки бронхов. Характерной чертой недуга является то, что в отличие от обычного бронхита, который возникает на фоне воздействия вирусов и бактерий, аллергический формируется на фоне длительного контакта с различными аллергенами. Данное заболевание зачастую диагностируется у детей дошкольного и младшего школьного возраста. Именно по этой причине его необходимо как можно быстрее вылечить. В противном случае он принимает хронический характер протекания, что может повлечь за собой развития бронхиальной астмы.
... Коклюш (совпадающих симптомов: 4 из 10)Коклюш является таким острым инфекционным заболеванием, передача которого обеспечивается воздушно-капельным путем. Коклюш, симптомы которого характеризуются цикличностью собственных проявлений, а также длительным кашлем приступообразного характера, в особенности опасен для детей (до двух лет в частности), хотя заболеть им могут лица любого возраста.
...simptomer.ru
Острый бронхит - причины, симптомы, диагностика и лечение
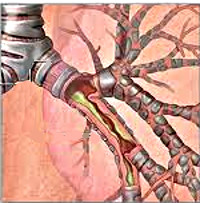
Острый бронхит - широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит). По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты. Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения - поражать более глубокие ткани: подслизистый и мышечный слои. Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия. На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.
Причины острого бронхита
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза. Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей). Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей. Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Симптомы острого бронхита
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ - заложенность носа, насморк, першение и боль в горле, осиплость голоса. Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть. Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Ведущим симптомом острого бронхита является сухой болезненный кашель, который появляется с самого начала и держится на протяжении всего заболевания. Кашель – приступообразный, грубый и звучный, иногда «лающий», усиливающий чувство саднения и жжения за грудиной. Вследствие перенапряжения грудных мышц и спастического сокращения диафрагмы при надсадном кашле появляются боли в нижнем отделе грудной клетки и брюшной стенке. Кашель сопровождается отделением сначала скудной и вязкой мокроты, затем характер мокроты постепенно меняется: она становится менее вязкой и легче отходит, может иметь слизисто-гнойный характер.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения. При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагностика острого бронхита
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами. При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты. При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору. Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу. Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
Лечение острого бронхита
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение. Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха. При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс. При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов. При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям - стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
Осложнения острого бронхита
К осложнениям острого бронхита относятся облитерирующий бронхиолит, бронхопневмония, астматический бронхит, в случае тяжелого течения у пожилых и ослабленных пациентов возможна острая дыхательная и сердечная недостаточность. Регулярно повторяющиеся острые бронхиты способствуют переходу заболевания в хроническую форму, при прогрессировании которой возможно развитие ХОБЛ, бронхиальной астмы, эмфиземы легких.
Прогноз и профилактика острого бронхита
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением. В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов. Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.
www.krasotaimedicina.ru
Бронхит - симптомы, лечение, признаки, хронический бронхит, бронхит у детей и взрослых
Общие сведения
Бронхи являются частью дыхательной системы человека и представляют собой трубки, связывающие трахею с тканью легких. Трахея связана с двумя главными бронхами, каждый из которых в свою очередь много раз разветвляется и образует целую сеть трубок и трубочек (бронхов и бронхиол), по которым воздух при дыхании попадает в ткань легких. На самом конце такой маленькой трубочки размещается микроскопический мешочек, который называется альвеолой, именно в этом мешочке кислород из воздуха попадает в кровь. При бронхите бронхи воспаляются или выделяют слишком много слизи в просвет бронха.
Новости по теме
Воспаление обычно вызывается вирусами (теми же, которые вызывают острые респираторные заболевания, грипп) или вторичной бактериальной инфекцией (инфекционный бронхит). Однако бронхит также может возникать при вдыхании веществ, раздражающих легкие, таких как различные токсичные химикаты, пыль, аммиак (используемый в различных чистящих средствах) и дым. Люди, имеющие другие заболевания легких, такие как астма, могут часто болеть бронхитом, так же как и люди, страдающие от хронического синусита.
Бронхит обычно протекает не тяжело и чаще всего не вызывает длительного нарушения трудоспособности, но у пожилых людей, курильщиков или у пациентов, страдающих от хронических заболеваний сердца и легких, может стать серьезной проблемой.
Симптомы бронхита
Симптомы острого бронхита
Инфекционный бронхит обычно возникает зимой. Как правило, он начинается с симптомов, напоминающих обычную простуду, прежде всего усталость и першение в горле, затем появляется кашель. В начале кашель чаще сухой, но позже он становится влажным и откашливается белая, желтая или даже зеленоватая мокрота. В более серьезных случаях может наблюдаться повышение температуры.
Если симптомы сохраняются и тем более усиливаются, врач может отправить Вас на рентгенологическое исследование грудной клетки, чтобы убедиться в отсутствии воспаления легких (пневмонии), которое может быть серьезным осложнением бронхита.
Симптомы хронического бронхита
Термин «хронический бронхит», в отличие от острого бронхита, используется медиками для обозначения длительно протекающего заболевания, не проходящего иногда в течение нескольких месяцев. Кашель и выделение мокроты могут повторяться ежегодно и каждый следующий раз продолжаться более длительно. Хронический бронхит часто возникает при длительном вдыхании различных раздражающих веществ, таких как сигаретный дым.
Основное отличие процессов в легких при остром и хроническом бронхите состоит в том, что при хроническом бронхите слизистая оболочка бронхов вырабатывает больше мокроты, что и вызывает кашель, в то время как при инфекционном бронхите кашель возникает преимущественно из-за воспаления дыхательных путей. Одной из наиболее частых причин хронического бронхита является постоянное курение.
Довольно часто продолжительное воздействие раздражающих веществ приводит к прогрессирующему ухудшению состояния, а воспаление или рубцевание мелких дыхательных путей приводит к затруднению дыхания. В таком случае может развиться эмфизема, особенно тогда, когда эти раздражающие вещества вызывают разрушение альвеол. Это приводит к тому, что пациенту трудно дышать при любом физическом усилии. Бронхит и эмфизема встречаются и как самостоятельные заболевания, но чаще сопровождают друг друга.
Что можете сделать вы
Если Вы курите, то лучше избегать курения, по крайней мере, до тех пор, пока не наступит заметное облегчение, а лучше до полного выздоровления. Однако Вы должны понимать, что продолжение курения значительно повышает риск развития хронического бронхита и других серьезных заболеваний.
Что может сделать врач
Бронхит это достаточно серьезное заболевание. Правильно поставить диагноз и назначить адекватную терапию может только врач.
Если у Вас острый бронхит, врач может рекомендовать соблюдать постельный режим, пить больше жидкости и, скорее всего, назначит обезболивающие и жаропонижающие препараты (парацетамол).
Если при кашле выделяется желтая или зеленоватая мокрота или температура тела очень высока и долго не снижается, то, вероятно, это бактериальный бронхит. В таком случае врач может выписать антибиотики, которые быстро справятся с инфекцией. В случае хронического бронхита врач может дать несколько рекомендаций. Врач вероятнее всего порекомендует отказаться от курения, т.к. это значительно замедляет прогрессирование заболевания и может уменьшить одышку.
Он может выписать бронходилататоры (бронхолитики). Эти лекарственные препараты расширяют дыхательные пути и облегчают дыхание. Их часто назначают в виде ингаляций (с использованием различных приборов-ингаляторов).В момент обострения иногда назначают кортикостероиды и антибиотики. В тяжелых случаях или при частых обострениях применение кортикостероидов может быть постоянным.
Профилактика бронхита
Ежегодная вакцинация от гриппа снижает вероятность заболевания гриппом в осенне-зимний период и, следовательно, может быть рекомендована для больных хроническим бронхитом.
Вакцинация от заболеваний, вызываемых пневмококками, также рекомендуется больным хроническим бронхитом.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
health.mail.ru








